S tímto onemocněním imunitní systém, který normálně bojuje proti cizím mikroorganismům a látkám, jako by «se porouchá» a začne ničit své vlastní buňky. Takto vznikají autoimunitní nemoci, mezi něž patří lupus erythematodes..
Obsah
Lupus erythematosus postihuje kůži, srdce, plíce, ledviny, klouby a nervový systém. Pokud je postižena pouze kůže, nazývá se to diskoidní lupus erythematodes. Pokud proces zahrnuje vnitřní orgány, onemocnění se nazývá systémový lupus erythematodes nebo SLE.
Oba typy lupusu jsou 8krát častější u žen než u mužů. Nemoc může začít v jakémkoli věku, ale nejčastěji se vyskytuje mezi 20 a 45 lety.
 Co způsobuje lupus erythematodes?
Co způsobuje lupus erythematodes?
Základní příčina lupusu není známa. Svou roli samozřejmě hraje dědičnost, viry, ultrafialové záření a některé léky. Předpokládá se, že imunitní systém u pacientů s lupus erythematodes je geneticky náchylnější k vnějším faktorům, jako jsou viry a ultrafialové záření..
Lupus může být způsoben několika desítkami léků, ale ve více než 90% případů se lupus vyvolaný léky vyvine po užití šesti léků: hydralazin (lék na léčbu hypertenze), chinin a prokainamid (používaný k léčbě arytmií), fenytoin (léčení epilepsie), isoniazid (k léčbě tuberkulózy), d-penicilinamin (k léčbě revmatoidní artritidy). Léčivý lupus je naštěstí poměrně vzácný a po vysazení léku vymizí sám.
U některých žen je známo, že se lupus zhoršuje během menstruace. Tento jev, stejně jako převaha žen mezi nemocnými, ukazuje, že při vývoji lupusu hrají roli ženské pohlavní hormony..
Jak se projevuje lupus erythematodes??
Diskoidní lupus: Vyrážka s diskoidním lupusem je červená a nezpůsobuje bolest ani svědění. V 5-10% případů se diskoidní lupus (izolovaná kožní léze) stává systémovým (poškození vnitřních orgánů).
V SLE existují různé kombinace příznaků. Nejběžnější stížnosti: slabost, nízká teplota, ztráta chuti k jídlu, bolest svalů a kloubů, vředy v ústech, vyrážka na obličeji (ve formě «motýli»), zvýšená citlivost kůže na světlo, zánět plicní membrány (pleurisy) a srdce (perikarditida), zhoršené prokrvení prstů a prstů vlivem chladu (tzv. Raynaudův fenomén).
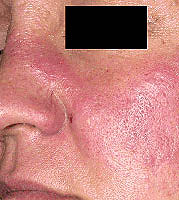
Vyrážka na obličeji. Vyvíjí se asi u poloviny pacientů s lupus erythematodes. Vyskytuje se na můstku nosu a pod očima - tzv «motýl». Tato vyrážka je bezbolestná, nesvědí a může se při vystavení slunečnímu záření zhoršit.
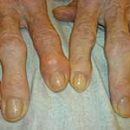
Artritida. U většiny pacientů se vyvíjí dříve nebo později. Artritida u lupusu je charakterizována otoky, bolestí, ztuhlostí a deformací kloubů rukou a nohou. V některých případech se poškození kloubů u SLE podobá poškození kloubů u revmatoidní artritidy. Někdy dochází k zánětu a bolesti svalů (myositida).
Vaskulitida, nebo zánět krevních cév. Vede k narušení přívodu krve do různých orgánů a tkání.
Pleurisy a perikarditida. Zánět výstelky plic a srdce. Způsobuje silné bolesti na hrudi, které se zhoršují hlubokým dechem, kašlem a změnami polohy těla. Poškození srdečního svalu (karditida) a srdečních chlopní (endokarditida).
Nefritida. SLE často postihuje ledviny, což je komplikace zvaná lupusová nefritida. Při nefritidě se bílkoviny objevují v moči, zvyšuje se krevní tlak. Lupusová nefritida může vést k selhání ledvin, pokud je k udržení života pacienta nutná transplantace ledvin nebo dialýza «umělá ledvina»).
Psychické změny. Díky zapojení mozku do patologického procesu u pacientů se SLE lze pozorovat změny osobnosti, rozvoj psychóz, křeče nebo dokonce kóma. Poškození mozku se nazývá cerebritida. Patologický proces v periferním nervovém systému může vést ke ztrátě funkce jednotlivých nervů - to způsobuje slabost určitých svalových skupin, necitlivost a ztrátu citlivosti na těch místech, která «sloužit» postižené nervy.
Alopecie. Mnoho lidí s lupusem má vypadávání vlasů, proces zvaný alopecie, a jeho aktivita se často shoduje s celkovou aktivitou onemocnění..
Lidé s lupusem mohou mít nejrůznější příznaky, takže pro usnadnění diagnostiky vyvinula Americká revmatická asociace jedenáct diagnostických kritérií - charakteristické příznaky lupusu. Pokud jsou splněna čtyři nebo více kritérií, uvažuje se o diagnóze lupusu «velmi pravděpodobně». U některých pacientů se ne všechna kritéria projevují okamžitě, u jiných jsou po celou dobu onemocnění pozorována pouze 2-3 kritéria..
 Kritéria Americké revmatické asociace:
Kritéria Americké revmatické asociace:
Kromě těchto jedenácti kritérií se pro stanovení diagnózy používají některé další testy, například ESR, biochemické analýzy, tkáňová biopsie atd..
Je zcela nemožné léčit SLE. Cílem léčby je zmírnit příznaky, chránit orgány a tkáně před vlastním imunitním systémem a snížit zánět a autoimunitní proces..
Nesteroidní protizánětlivé léky (NSAID) snižují zánět a bolest svalů, kloubů a dalších tkání. Skupina NSAID zahrnuje aspirin, ibuprofen, naproxen, voltaren, sulindac atd. Vedlejší účinky NSAID: podráždění žaludeční sliznice, rozvoj gastritidy a vředů (proto by tyto léky měly být užívány po jídle), snížená srážlivost krve.
Kortikosteroidy jsou účinnější protizánětlivé látky než NSAID. Kortikosteroidy lze užívat v pilulkách, injekčně do kloubů nebo intravenózně. Bohužel kortikosteroidy mají mnoho závažných vedlejších účinků, zejména pokud jsou užívány po dlouhou dobu ve vysokých dávkách..
Nejběžnějšími vedlejšími účinky jsou obezita, osteoporóza, infekce, cukrovka, katarakta, nekróza velkých kloubů a vysoký krevní tlak. Chcete-li snížit závažnost a frekvenci nežádoucích účinků, zkuste předepisovat steroidy v minimálních dávkách..
Hydroxychlorochin (Plaquenil) je antimalarické léčivo, které je zvláště účinné u pacientů se SLE se slabostí, poškozením kůže a kloubů. Hydroxychlorochin snižuje výskyt trombózy, zejména v přítomnosti takzvaného antifosfolipidového syndromu. Nežádoucí účinky: průjem, poruchy trávení, pigmentové změny v očích (proto by léčba měla být prováděna pod dohledem oftalmologa).
Imunosupresiva jsou léky, které potlačují imunitní systém. Tyto léky se používají k těžkému lupus erythematodes, kdy onemocnění postihuje vnitřní orgány. Imunosupresiva zahrnují methotrexát, azathioprin, cyklofosfamid, chlorambucil a cyklosporin.
Všechny tyto léky mohou způsobit pokles počtu červených krvinek, bílých krvinek a krevních destiček v krvi, což vede k anémii, častým infekcím a krvácení. Existují další vedlejší účinky, například methotrexát je toxický pro játra a cyklosporin je toxický pro ledviny. Imunosupresiva lze používat pouze pod přísným dohledem revmatologa s pravidelnými testy..
Jak se vyhnout vzplanutí lupusu?
SLE je závažné onemocnění, které postihuje mnoho orgánů a může vést k invaliditě nebo dokonce ke smrti. Je však důležité si uvědomit, že lidé se SLE mohou žít normální aktivní život, zejména během remise. A exacerbace onemocnění by měly být zastaveny léky.
Ultrafialové záření může zhoršit nebo zhoršit průběh onemocnění, proto by se lidé s lupusem měli vyhýbat slunci, pokud je to nutné, nosit dlouhé rukávy a opalovací krém.
Pacienti by měli pečlivě užívat předepsané léky a v žádném případě by neměli náhle přerušit příjem kortikosteroidů - to může vyvolat exacerbaci.
Pacienti se SLE, zvláště pokud užívají kortikosteroidy nebo imunosupresiva, jsou vystaveni zvýšenému riziku infekce, proto by pacienti měli okamžitě hlásit horečku svému lékaři..
Jednou z podmínek úspěšné léčby SLE je neustálý kontakt mezi pacientem a lékařem. Lékař by si měl být vědom změn zdravotního stavu pacienta, výskytu nových příznaků, vedlejších účinků léků atd..
Těhotenství u pacienta se SLE je kategorizováno jako «vysoké riziko». Po celou dobu těhotenství by měla být pacientka sledována revmatologem a porodníkem, protože riziko potratu u těchto pacientů je velmi vysoké, zejména v přítomnosti takzvaných fosfolipidových protilátek (kardiolipinové protilátky, lupus antikoagulant).
Fosfolipidové protilátky jsou náchylné k trombóze, takže těmto pacientům je často předepisován aspirin (někdy s heparinem) k «zkapalnit» krev. Někteří odborníci také předepisují imunoglobulin pro speciální indikace
Protilátky proti lupusu mohou být přenášeny z matky na dítě, což vede k «lupus u novorozenců», charakterizovaný snížením erytrocytů, krevních destiček a leukocytů v krvi dítěte, výskytem kožní vyrážky. Někteří novorozenci mají srdeční blok (narušení vedení elektrických impulsů srdcem) - v takových případech je nutná konzultace s kardiologem.
Lupus u novorozenců je pravděpodobnější, pokud má matka protilátky proti Ro (SS-A) a anti-La (SS-B) - riziko vzniku lupusu u kojence je v tomto případě 5% a riziko vývoj srdečního bloku je 2%. Lupus u novorozenců obvykle vymizí asi po 6 měsících, kdy jsou mateřské protilátky v těle dítěte zničeny.