Jaké jsou komplikace Crohnovy choroby? Jak se s nimi zachází? Přečtěte si v tomto článku.
Obsah
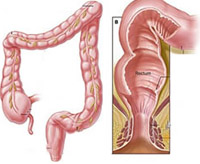
Fistuly u Crohnovy choroby
V klinickém obrazu Crohnovy choroby zaujímají píštěle prominentní místo a v některých případech se onemocnění může projevit pouze s touto komplikací. Existují vnější píštěle s vývodem na přední břišní stěně, vnitřní píštěle umístěné mezi smyčkami střev a přilehlými dutými orgány a rektální píštěle.
Externí píštěle u Crohnovy choroby
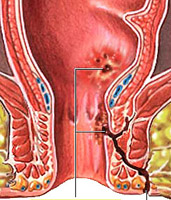 Vnější píštěle se otevírají na přední břišní stěně, obvykle v oblasti jizvy zbývající po apendektomii nebo diagnostické laparotomii, a jsou relativně vzácné. Asi ve třetině případů předchází jejich vývoji apendektomie. Po chirurgických zákrocích provedených v souvislosti s podezřením na akutní apendicitidu se v 1% případů vyskytují vnější píštěle..
Vnější píštěle se otevírají na přední břišní stěně, obvykle v oblasti jizvy zbývající po apendektomii nebo diagnostické laparotomii, a jsou relativně vzácné. Asi ve třetině případů předchází jejich vývoji apendektomie. Po chirurgických zákrocích provedených v souvislosti s podezřením na akutní apendicitidu se v 1% případů vyskytují vnější píštěle..
Mechanismus vývoje vnějších píštělí u Crohnovy choroby úzce souvisí s penetrací vředů přes všechny vrstvy střevní stěny do okolní tkáně a tvorbou abscesu. Projevuje se horečkou, bolestmi břicha a v některých případech lokálním napětím svalů přední břišní stěny. Po spontánním nebo okamžitém otevření abscesu se vytvoří píštěl s hnisavým výtokem, někdy smíchaný se střevním obsahem. Fistuly jsou typické komplikace, zejména u lézí postihujících tenké střevo.
Vnitřní píštěle u Crohnovy choroby
Mechanismus tvorby vnitřních píštělí je stejný jako mechanismus vnějších. Fistulózní pasáže mají jiné uspořádání. Nejčastěji se absces otevírá do střevní dutiny. Proto jsou píštěle častější a spojují smyčky ilea, poněkud méně často - přecházejí z ilea do velkého, hlavně příčného tlustého střeva a sigmoidního tlustého střeva. Existuje také vzácnější lokalizace píštělí (úzký otvor nebo průchod) směřujících z ilea do močového měchýře, močovodu, močové trubice, pochvy, dělohy, vejcovodu, stejně jako do žlučníku a žaludku. Klinicky jedna nebo druhá lokalizace píštěle odpovídá symptomatologii orgánu zapojeného do patologického procesu.
Fistuly mezi smyčkami tenkého střeva vedou ke zkrácení střevního průchodu (pohybu) a malabsorpčnímu syndromu. Současně píštěle anorektální oblasti obvykle nekomunikují s tenkým střevem..
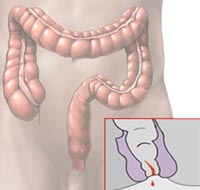
Anální oblast u Crohnovy choroby
S lokalizací Crohnovy choroby v různých částech tenkého střeva můžete ve 25% případů současně najít podobné změny v anorektální oblasti. Ještě častěji (v 50 - 70% případů) jsou pozorovány u Crohnovy choroby, ke které dochází u lézí tlustého střeva. Někdy jsou anální změny prvními projevy nemoci, i když to může být výsledkem jejich větší dostupnosti pro vyšetření, a tedy možnosti diagnostiky v nejranějším období nemoci.
Bylo popsáno mnoho typů análních lézí u Crohnovy choroby. U Crohnovy choroby zpravidla představují širokou trhlinu s podlomenými hranami (trhlina, sulcus), umístěná ve většině případů v laterálním směru, nikoli obvyklým zadním směrem. Někdy je to zadní nebo dokonce přední anální trhlina. Silná bolest je vzácná, i když si mnoho pacientů stěžuje na nepohodlí v anální oblasti. Trhlina může být jednoduchá, ale někdy jsou dvě nebo více. Téměř povinným projevem Crohnovy choroby, doprovázeného takovými prasklinami, je výrazný edém perianálních tkání. V tomto případě získá oteklá kůže kolem konečníku fialově-kyanotický odstín. Praskliny se vyznačují pomalým tokem a pomalou regenerací. Kvůli silnému edému sliznice a jejímu zvýšenému skládání není vždy možné tyto trhliny snadno identifikovat. Často se jedná o pravé podélné vředy, zřídka se lišící od obvyklých bolestivých análních trhlin..
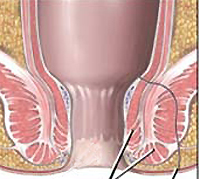 V závažnějších případech dosahuje ulcerace takového stupně, že postihuje celou anální část střeva a přilehlé oblasti až po genitálie. Kromě toho se u žen vyvinou rekvaginální píštěle, abscesy v oblasti bartholinových žláz a vulvitida; u mužů dochází k ostrému otoku šourku. Proces může proniknout do ischio-rektální tkáně, análních svalů a zničit celou zónu svěrače s tvorbou rozsáhlé kloaky na jejich místě. Typické jsou píštěle konečníku, vznikající jako výsledek spontánního nebo rychlého otevření periaiálních a ischiaticko-rektálních abscesů. Jejich vnitřní otvor lze lokalizovat nejen v blízkosti hřebenatky, jak je tomu obvykle u píštělí jiné etiologie, ale mnohem proximálněji. Častěji existuje několik píštělí s různým směrem pohybu..
V závažnějších případech dosahuje ulcerace takového stupně, že postihuje celou anální část střeva a přilehlé oblasti až po genitálie. Kromě toho se u žen vyvinou rekvaginální píštěle, abscesy v oblasti bartholinových žláz a vulvitida; u mužů dochází k ostrému otoku šourku. Proces může proniknout do ischio-rektální tkáně, análních svalů a zničit celou zónu svěrače s tvorbou rozsáhlé kloaky na jejich místě. Typické jsou píštěle konečníku, vznikající jako výsledek spontánního nebo rychlého otevření periaiálních a ischiaticko-rektálních abscesů. Jejich vnitřní otvor lze lokalizovat nejen v blízkosti hřebenatky, jak je tomu obvykle u píštělí jiné etiologie, ale mnohem proximálněji. Častěji existuje několik píštělí s různým směrem pohybu..
Pozoruhodný je relativně pomalý průběh píštělí u Crohnovy choroby. Pacienti si stěžují na malý výtok z otvoru píštěle a otok okolní kůže. Charakteristická je dlouhodobá absence bolesti. Těsnění při palpaci podél píštěle nejsou zpravidla pozorována.
Při bakteriologickém vyšetření rektálního výtoku píštěle u osob trpících Crohnovou chorobou se často vyskytují E. coli, Proteus, streptokoky a stafylokoky.
Perforace střev u Crohnovy choroby
V posledních letech se tato impozantní komplikace Crohnovy choroby, včetně perforace tlustého střeva, stává častější. U Crohnovy choroby je však perforace do volné břišní dutiny, zejména v tenkém střevě, vzácná. V literatuře je popsáno něco málo přes sto takových případů. Vývoj krytých perforací je typičtější, protože zánětlivý proces u Crohnovy choroby se obvykle šíří do všech vrstev střevní stěny, včetně serózní (vodnaté, sérové) výstelky.
Serositis (zánět serózních membrán) zase podporuje tvorbu adhezí se sousedními orgány nebo omentem. Proto hluboké štěrbinové vředy pronikající celou tloušťkou střevní stěny vedou k tvorbě abscesů a píštělí s blízkými orgány, a nikoli k volné perforaci. V některých případech perforace tlustého střeva také přispívá k tvorbě abscesů, které se mohou šířit i do pánevních kostí. Spojení základního onemocnění s akutní osteomyelitidou mění klinické příznaky; v hale s vysokou horečkou a těžkým celkovým stavem dochází v oblasti postižených kostí k silné bolesti a otoku tkáně. Někdy se absces otevře do kyčelního kloubu, což vede k septické artritidě.
Obzvláště obtížné je diagnostikovat perforaci u pacientů, kteří jsou dlouhodobě léčeni kortikosteroidními hormony, které maskují příznaky této komplikace. Předpokládá se, že hormony samy o sobě nevedou k perforaci střevní stěny, ale v důsledku oslabení řady příznaků, zejména horečky a tachykardie, zavádějí lékaře o přítomnosti této komplikace. Výsledkem je nebezpečí zpoždění při chirurgickém zákroku..
Pozoruhodná je absence jednoznačného vztahu mezi trváním základního onemocnění a výskytem perforací stěny tlustého střeva. Někdy se tato komplikace objevuje již v rané fázi procesu, ale často je pozorována u lidí, kteří již mnoho let trpí Crohnovou chorobou..
Diagnostikovat tuto komplikaci včas je někdy obtížné. Názory autorů na frekvenci masivního krvácení u Crohnovy choroby se liší, protože množství ztracené krve se obvykle hodnotí okem. Při opakované, i když ne příliš hojné ztrátě krve, se však může vyvinout anémie, kterou je obtížné léčit. Pouze malý počet pacientů má náhle tak silné střevní krvácení, že některá opatření konzervativní léčby nestačí a je nutné uchýlit se k urgentnímu chirurgickému zákroku. V těchto případech je masivní krvácení způsobeno hlubokými vředy, které ničí stěny velkých krevních cév..
Akutní toxické dilatace tlustého střeva u Crohnovy choroby
Akutní toxická dilatace (zvětšení nebo zvětšení) tlustého střeva může nastat nejen u ulcerózní kolitidy, ale také u Crohnovy choroby a je jednou z nejnebezpečnějších komplikací tohoto onemocnění.
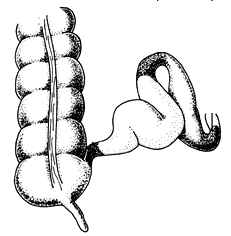 Nejčastěji dochází k akutní expanzi příčného tračníku. V takových případech obvykle dochází k významným změnám, zejména ve formě edému, v oblasti flexe sleziny. V důsledku zúžení distální části příčného tračníku se v jeho proximální (umístěné poblíž) části hromadí velké množství plynných a kapalných fekálních hmot, což vede k expanzi střeva, jehož stěny již byly ovlivněn zánětlivým procesem. Další roztahování stěn příčného tračníku způsobuje v nich degenerativní změny a v konečném důsledku snížení svalové funkce. Vzniká jakýsi začarovaný kruh.
Nejčastěji dochází k akutní expanzi příčného tračníku. V takových případech obvykle dochází k významným změnám, zejména ve formě edému, v oblasti flexe sleziny. V důsledku zúžení distální části příčného tračníku se v jeho proximální (umístěné poblíž) části hromadí velké množství plynných a kapalných fekálních hmot, což vede k expanzi střeva, jehož stěny již byly ovlivněn zánětlivým procesem. Další roztahování stěn příčného tračníku způsobuje v nich degenerativní změny a v konečném důsledku snížení svalové funkce. Vzniká jakýsi začarovaný kruh.
Prognóza akutní toxické dilatace tlustého střeva je velmi vážná. Ve všech fázích vývoje komplikací hrozí perforace ostře pozměněné stěny tlustého střeva. Perforace s toxickou dilatací tlustého střeva může být maskována závažným celkovým stavem pacientů.
Pro včasnou diagnostiku této komplikace by měla být provedena rentgenová kontrola (prosté rentgenové snímky břišní dutiny). Pacienti s akutní toxickou dilatací tlustého střeva by měli být pod neustálým lékařským dohledem. Při absenci účinku konzervativní terapie nebo podezření na perforaci je indikován urgentní chirurgický zákrok. Ačkoli akutní zvětšení je častěji pozorováno v příčném tračníku, perforace může být lokalizována v jiných částech střevního traktu, jako je sigmoidní tračník..
Mezi běžné a závažné komplikace Crohnovy choroby patří striktury, tj. Trvalé zúžení tenkého střeva, tlustého střeva a konečníku. Striktury mohou být jednoduché nebo vícečetné a v posledních případech jsou odděleny více či méně rozsáhlými oblastmi normální sliznice.
Po dlouhou dobu jsou zúžení Crohnovy choroby asymptomatická a průchod střevního obsahu probíhá nerušeně, zjevně kvůli kompenzační hypertrofii svalových vrstev stěny nad tlustým střevem. Nakonec se však mohou objevit příznaky chronické střevní obstrukce, zejména při lokalizaci striktur v terminálním ileu. Existují silné křeče v břiše, zvracení, zadržování stolice a plynů. Spolu s nadýmáním střev, bicími, které způsobují vysokou tympanitidu, je viditelná jejich peristaltika. Rentgenové vyšetření odhalí vodorovné hladiny tekutin (mísy) ve střevě.
Rozlišovat zánětlivé striktury od striktur spojených s maligními nádory střeva je obtížné. Pokud jsou striktury lokalizovány v konečníku, je někdy možné je odlišit pomocí digitálního vyšetření. V případech zánětlivého původu jsou striktury méně husté a při překonání určitého odporu je obvykle možné vložit prst do konečníku. V některých případech se však jejich okraje ukázaly být tak tvrdé, že pouze histologické vyšetření tkáně umožňuje vyloučit rakovinu konečníku..
Pokud je striktura lokalizována v tlustém střevě, lze rozdíl mezi její benigní a maligní povahou zjistit pouze pomocí rentgenového vyšetření. V některých případech je za účelem vyloučení rakoviny tlustého střeva nutné provést laparotomii a biopsii postižené oblasti..