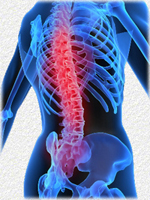
Osteochondróza je onemocnění páteře charakterizované degenerací meziobratlové ploténky s výrazným snížením její výšky, sklerózou povrchů ploténky obratlů a reaktivním růstem marginálních osteofytů..
Obsah
Chrupavková tkáň disků postižených osteochondrózou se postupně degeneruje a mění se v jakýsi druh kosti. Ztvrdlý kotouč se zmenšuje, ztrácí vlastnosti tlumiče mezi obratli a začíná tlačit na nervová zakončení, což vede k bolestivým pocitům.
Počáteční fáze osteochondrózy se nejčastěji neprojevuje žádnými nepříjemnými pocity v páteři a lze ji diagnostikovat jako onemocnění vnitřních orgánů a skutečná diagnóza se odhalí až po absolvování mnoha vyšetření.
 Lokalizací se rozlišuje osteochondróza na, cervikální, hrudní, bederní, sakrální a běžnou osteochondrózu. Nejčastěji diagnostikovaná bederní osteochondróza (více než 50% případů), cervikální (více než 25%) a rozšířená (asi 12%).
Lokalizací se rozlišuje osteochondróza na, cervikální, hrudní, bederní, sakrální a běžnou osteochondrózu. Nejčastěji diagnostikovaná bederní osteochondróza (více než 50% případů), cervikální (více než 25%) a rozšířená (asi 12%).
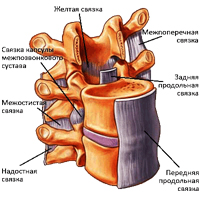
Meziobratlová ploténka je vláknitá chrupavková ploténka. Uprostřed disku je jádro obklopené prstencem fibrosus (tkáň, která připomíná šlachu). Intervertebrální disk nemá svůj vlastní cévní systém, a proto se živí jinými tkáněmi. Zadní svaly jsou důležitým zdrojem živin pro disk; je to jejich dystrofie, která nejčastěji vede k rozvoji osteochondrózy. Při zvedání závaží, skákání a jiné fyzické aktivitě působí disky jako tlumič nárazů a udržují požadovanou vzdálenost mezi obratli. Protože největší zátěž padá na bederní páteř, právě v ní se nejčastěji tvoří výčnělky a meziobratlové kýly, které jsou komplikací osteochondrózy.
Výčnělek meziobratlové ploténky - vyboulení (prolaps) disku bez prasknutí mezikruží fibrosus.
Herniovaný disk - vyboulení (prolaps) disku s prasknutím mezikruží fibrosus a «vytéká ven» želatinové jádro. Obzvláště často se kýla tvoří při poranění páteře nebo při současném naklánění a otáčení těla do strany, zvláště pokud je těžké 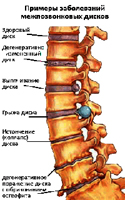 položka. V této poloze zažívají meziobratlové ploténky velmi velké zatížení, zvyšuje se tlak uvnitř meziobratlové ploténky, obratle tlačí na jednu stranu kotouče a jádro je nuceno pohybovat se v opačném směru a tlačit na vláknitý prstenec. V určitém okamžiku vláknitý kroužek nevydrží takové zatížení a disk vyčnívá (vláknitý kroužek je napnutý, ale zůstává neporušený) nebo se vytvoří kýla (vláknitý kroužek se zlomí a skrz zlom «následuje» část obsahu jádra). Se zvýšením zatížení páteře a vytvořením podmínek pro zvýšení tlaku v poškozené meziobratlové ploténce se kýla zvětšuje.
položka. V této poloze zažívají meziobratlové ploténky velmi velké zatížení, zvyšuje se tlak uvnitř meziobratlové ploténky, obratle tlačí na jednu stranu kotouče a jádro je nuceno pohybovat se v opačném směru a tlačit na vláknitý prstenec. V určitém okamžiku vláknitý kroužek nevydrží takové zatížení a disk vyčnívá (vláknitý kroužek je napnutý, ale zůstává neporušený) nebo se vytvoří kýla (vláknitý kroužek se zlomí a skrz zlom «následuje» část obsahu jádra). Se zvýšením zatížení páteře a vytvořením podmínek pro zvýšení tlaku v poškozené meziobratlové ploténce se kýla zvětšuje.
Směr výčnělku a velikost kýly jsou velmi důležité, pokud kýla vyčnívá dopředu nebo do stran, může to vést k bolesti a narušení práce některých orgánů a pokud výčnělek směrem k míše a jejímu poškození , následky mohou být mnohem vážnější. Pokud intervertebrální kýla ovlivnila nervové procesy nebo kořeny určitého segmentu páteře, vede to k narušení funkce orgánu, za který je poškozený segment páteře zodpovědný..
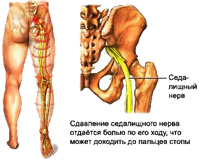
Je také možná další možnost: vzhledem k výčnělku disku na jednu stranu, na opačné straně, se vzdálenost mezi obratli zmenšuje, což vede k sevření nervových procesů samotnými obratli. Intervertebrální kýla v bederní páteři nejčastěji způsobuje bolesti nohou, kýla v hrudní páteři přispívá k výskytu závratí, bolesti srdce, respiračních dysfunkcí atd., Kýla v krční páteři může způsobit bolesti hlavy, závratě, necitlivost rukou.
Nejnebezpečnější meziobratlové kýly více než 10 mm, prudce zužuje páteřní kanál, svírá krevní cévy a traumatizuje nervová zakončení, dlouhodobá expozice, která vede nejen k silné bolesti, ale také k poruchám oběhu, ztrátě citlivosti končetin s následnými komplikacemi.
Ale nejnebezpečnější jsou oddělené herniované disky, tj. kýly připravené k destrukci nebo oddělení fragmentu, následované jeho spuštěním do páteřního kanálu, což může vést k vážným následkům: dysfunkcím pánevních orgánů a ochrnutí dolních končetin.
Příčiny nemoci
Příčiny změn v meziobratlových ploténkách nejsou plně objasněny. Lidé začínají pociťovat projevy osteochondrózy nejčastěji po 35 letech. Vývoj a exacerbace osteochondrózy páteře je usnadněna různými zraněními zad, statickým a dynamickým přetížením i vibracemi. Čím starší je člověk, tím více projevů osteochondrózy má. Ale v posledních letech si stále více lidí ve věku od 18 do 30 let stěžuje na bolesti zad. Existuje mnoho důvodů pro časný projev onemocnění: špatná fyzická zdatnost, špatné držení těla a zakřivení páteře, ploché nohy a nadváha. Pojďme tedy vybrat hlavní příčiny osteochondrózy:
- dědičná (genetická) predispozice;
- metabolické poruchy v těle, infekce, intoxikace;
- nadváha, nezdravá strava (nedostatek stopových prvků a tekutin);
- změny související s věkem;
- poranění páteře (modřiny, zlomeniny);
- porucha držení těla, zakřivení páteře, hypermobilita (nestabilita) segmentů páteře, ploché nohy;
- nepříznivé podmínky prostředí;
- sedavý životní styl;
- práce spojené se zvedáním závaží, časté změny polohy těla (zatáčky, flexe a extenze, trhavé pohyby);
- dlouhodobé vystavení nepohodlným polohám ve stoje, sedu, vleže, při zvedání a přenášení závaží, při provádění jiných prací, při nichž se zvyšuje tlak v discích a zatížení na páteř jako celek;
- nadměrná fyzická aktivita, nerovnoměrně vyvinutý muskuloskeletální systém;
- přetížení páteře spojené s chorobami nohy, jakož i v důsledku nošení nepohodlných bot, vysokých podpatků a těhotenství u žen;
- náhlé ukončení pravidelného tréninku profesionálních sportovců;
- nervové napětí, stresové situace, kouření;
- podchlazení, nepříznivé povětrnostní podmínky (vysoká vlhkost při nízkých teplotách).
Příznaky charakteristické pro osteochondrózu
Pacienti trpící osteochondrózou si stěžují na neustálé bolesti zad, které jsou často doprovázeny necitlivostí a bolestmi končetin. Při nedostatečné léčbě dochází ke ztrátě hmotnosti a atrofii končetin. Hlavní příznaky osteochondrózy jsou:
- neustálá bolest zad, pocit necitlivosti a bolesti končetin;
- zvýšená bolest při náhlých pohybech, fyzické námaze, zvedání závaží, kašlání a kýchání;
- snížený rozsah pohybu, svalové křeče;
- s osteochondrózou krční páteře: bolesti paží, ramen, bolesti hlavy, je možné vyvinout syndrom takzvané vertebrální tepny, který se skládá z následujících stížností: hluk v hlavě, závratě, blikání «letí», barevné skvrny před očima, s pálivou, pulzující bolestí hlavy. Příčinou syndromu vertebrální arterie může být její křeč v reakci na přímé podráždění sympatického plexu v důsledku kostních výrůstků, hernií disku, artrózy meziobratlového kloubu a reflexní reakce v důsledku podráždění jakýchkoli receptorů páteře. Přítomnost syndromu vertebrální tepny může zhoršit průběh koronární nebo kardiomuskulární patologie, pokud je přítomen;
- s osteochondrózou hrudní páteře: bolest na hrudi (jako «počet» v hrudníku), v oblasti srdce a dalších vnitřních orgánů;
- s osteochondrózou lumbosakrální páteře: bolesti zad, vyzařující do křížové kosti, dolních končetin, někdy do pánevních orgánů;
- poškození nervových kořenů (s herniovanými meziobratlovými ploténkami, kostními výrůstky, spondylolistézou, spondyloartrózou): bolest při střelbě a snížená citlivost, hypotrofie, hypotenze, slabost v inervovaných svalech, snížené reflexy.
Diagnóza osteochondrózy
Stanovení předběžné diagnózy se provádí během počátečního vyšetření pacienta. Vyšetření obvykle provádí neurolog v souvislosti se stížnostmi pacienta na lokální změny, které se mohou projevit bolestí, deformací nebo omezenou pohyblivostí. Páteř se vyšetřuje tak, že pacient stojí, sedí a leží, v klidu i v pohybu. Úroveň míšní léze se stanoví spočítáním počtu obratlů z určitých anatomických orientačních bodů nebo podle zvláštního schématu.
Při zkoumání zad věnujte pozornost držení těla, strukturálním vlastnostem trupu, vyznačte linii trnových výběžků (střední drážka zad), spodní úhly lopatek, hřebeny kyčelních kostí, boční kontury pasu a krku, poloha ramenního pletence, odchylka intergluteal drážky od vertikální, odhalit výčnělek, výčnělek spinous procesů věnovat pozornost úlevě svalů umístěných vedle páteře.
Pocit páteře vám umožňuje doplnit údaje o vyšetření (přítomnost nebo nepřítomnost deformity), abyste určili lokalizaci, stupeň a povahu bolesti. Při palpaci je také zaznamenáno napětí svalů umístěných vedle páteře. většina zranění a onemocnění páteře je doprovázena zvýšením svalového tonusu.
Páteřní flexe se používá k určení rozsahu pohybu v různých částech páteře.
Hlavní role ve studiu páteře je přiřazena radiografii, počítačové tomografii a zobrazování magnetickou rezonancí, pomocí kterých je stanovena úroveň léze, je objasněna a konkretizována diagnóza a odhaleny skryté patologie. Diagnostické údaje umožňují ošetřujícímu lékaři určit taktiku léčby a zvolit nejúčinnější metody léčby.
Metody léčby osteochondrózy a jejích komplikací
 Léčba osteochondrózy a jejích komplikací se provádí konzervativními metodami zaměřenými na eliminaci syndromu bolesti, dysfunkce páteřních kořenů a prevenci progrese degenerativních změn ve strukturách páteře. S neúčinností konzervativní léčby a pro speciální indikace se provádí operativní (chirurgická) léčba, jejíž objem závisí na úrovni poškození a klinických projevech onemocnění.
Léčba osteochondrózy a jejích komplikací se provádí konzervativními metodami zaměřenými na eliminaci syndromu bolesti, dysfunkce páteřních kořenů a prevenci progrese degenerativních změn ve strukturách páteře. S neúčinností konzervativní léčby a pro speciální indikace se provádí operativní (chirurgická) léčba, jejíž objem závisí na úrovni poškození a klinických projevech onemocnění.
Délka léčby osteochondrózy a jejích komplikací závisí hlavně na závažnosti onemocnění, změnách souvisejících s věkem, použitých léčebných metodách a svědomitém plnění předpisů a doporučení ošetřujícího lékaře. Jak ukazuje praxe, aktivní fáze léčby ve většině případů trvá 1-3 měsíce s použitím konzervativních metod a období zotavení po operaci je asi 1 rok..
Na začátku léčby se u některých pacientů může objevit bolestivý syndrom spojený s reakcí svalového systému a jiných formací na vlivy, které jsou pro tělo neobvyklé. Bolestivé pocity jsou zastaveny v krátké době pomocí fyzioterapeutických postupů, léků a speciálních fyzických cvičení. Výsledek léčby do značné míry závisí na chování samotných pacientů, od nichž je vyžadována trpělivost, vytrvalost, vytrvalost, určitá vůle vůle a touha zotavit se. Největší efektivity konzervativní terapie a rehabilitace po operaci lze dosáhnout v podmínkách specializovaných lékařských středisek a sanatorií vybavených moderními diagnostickými a léčebnými zařízeními a vysoce kvalifikovanými praktickými odborníky, kteří využívají komplexní léčbu onemocnění pohybového aparátu..
Komplexní konzervativní léčba zahrnuje fyzioterapeutická cvičení, fyzioterapie, masáže, manuální terapie, trakce (trakce) páteře, reflexologie, farmakoterapie.
Fyzioterapie (cvičební terapie) - hlavní metodou konzervativní léčby nemocí pohybového aparátu je vytvoření dávkovaných zátěží zaměřených na dekompresi nervových kořenů, korekci a posílení svalového korzetu, zvýšení objemu a rozvoj určitého stereotypu pohybů a správného držení těla, což dává vazivový svalový aparát potřebnou flexibilitu, stejně jako prevenci komplikací. Toho je dosaženo pravidelným cvičením s rehabilitačním zařízením a společnou gymnastikou. Výsledkem cvičení je zlepšení krevního oběhu, normalizace metabolismu a výživy meziobratlových plotének, zvětšení meziobratlového prostoru, vytvoření svalového korzetu a snížení zátěže páteře..
Fyzioterapie - metoda léčby, která využívá fyzikální faktory: nízkofrekvenční proudy, magnetická pole, ultrazvuk, laser atd. Používá se k úlevě od bolesti, zánětu, rehabilitace po úrazech a operacích. Při použití fyzioterapeutických metod se zkracuje doba léčby mnoha nemocí, zvyšuje se účinnost užívání léků a snižuje se jejich dávkování, nedochází k vedlejším účinkům léčby.
Masáž - je to soubor metod mechanického odměřeného působení ve formě tření, tlaku, vibrací, prováděných přímo na povrchu lidského těla rukama. Účinně zmírňuje svalové napětí, bolesti svalů, zlepšuje krevní oběh, má tonizující účinek.
Ruční terapie - individuálně přizpůsobený manuální účinek na pohybový aparát k úlevě od akutní a chronické bolesti páteře a kloubů a ke zvýšení rozsahu pohybu a správného držení těla. Jedním ze směrů manuální terapie je manuální terapie Visceral, která pomáhá obnovit normální pohyblivost orgánů, zlepšuje zásobování krví, lymfatický oběh, normalizuje metabolismus, obnovuje imunitu a předchází exacerbacím chronických onemocnění.
Trakce (trakce) páteře - efektivní metoda léčby bolestivých syndromů v páteři a kloubech pomocí individuálně zvolené zátěže pomocí speciálního vybavení. Procedura je zaměřena na zvětšení meziobratlového prostoru, zmírnění bolesti a obnovení anatomicky správného tvaru páteře.
Reflexologie - různé terapeutické techniky a metody ovlivňování reflexogenních zón lidského těla a akupunkturních bodů. Použití reflexologie v kombinaci s dalšími terapeutickými metodami významně zvyšuje jejich účinnost. Reflexologie se nejčastěji používá při osteochondróze doprovázené bolestmi, chorobami nervového systému, poruchami spánku, duševní nerovnováhou, nadváhou a kouřením. Působením na určité body můžete uvést tělo do harmonie a léčit mnoho nemocí.
Léková terapie je indikována během exacerbace onemocnění, je zaměřena na zmírnění bolesti, zmírnění zánětlivého procesu a zlepšení metabolických procesů užíváním nebo podáváním léků pomocí intramuskulárních nebo intravenózních injekcí. Ačkoli je každá z výše uvedených metod vysoce účinná, trvalého terapeutického účinku lze dosáhnout pouze v kombinaci s cvičením na rehabilitačním zařízení, tj. při vytváření plnohodnotného svalového korzetu.
Doporučení pro prevenci a prevenci osteochondrózy
Aby se zabránilo osteochondróze nebo snížila bolest, doporučuje se lidem trpícím tímto onemocněním co nejdéle v poloze, ve které bude zatížení meziobratlových plotének minimální a zároveň je nutné protáhnout zádové svaly často, jak je to možné, aby se podpořily metabolické procesy kolem páteře. Obecná doporučení se omezují na dodržování pravidel zdravého životního stylu, navíc v každém konkrétním případě určuje ošetřující lékař soukromá doporučení..
Pro prevenci osteochondrózy je třeba dodržovat následující pravidla:
Nepřetěžujte páteř, nevytvářejte podmínky podporující zvýšený tlak v meziobratlových ploténkách:
- omezit svislé zatížení;
- nedělejte náhlé pohyby, zejména otočení těla při ohýbání;
- vyvarujte se pádů a skoků z velkých výšek, zranění a modřin páteře;
- častěji měňte polohu těla;
- udržujte záda rovně;
- zkuste zachovat přirozené fyziologické křivky páteře: v poloze na zádech je zatížení páteře minimální, ale postel by měla být polotuhá (nejlépe spát na pevné ortopedické matraci a ortopedickém polštáři); v sedě, udržujte záda rovnou kvůli svalům nebo ji přitlačujte na opěradlo židle nebo židle (sedadlo by mělo být dostatečně tvrdé a záda by měla mít ohyb v bederní oblasti), držte hlavu rovně; ve stoje měňte nohu, o kterou se opíráte častěji; vstávání z postele nebo z křesla, stejně jako vleže a sezení, by mělo být provedeno pomocí vašich rukou, aniž byste namáhali nebo ohýbali záda;
- před fyzickou aktivitou pijte vodu a masírujte záda, což rozptýlí krev, urychlí metabolické procesy a umožní meziobratlovým ploténkám absorbovat dostatečné množství vlhkosti;
- nezvedejte a nedržte těžké předměty na natažených pažích, nezvedejte předmět, nehýbejte se a poté s ním vstaňte, přičemž předměty by měly být co nejblíže tělu;
- při přenášení závaží se snažte rovnoměrně rozložit náklad, to znamená nenosit tašky v jedné ruce atd., pokud musíte nosit předmět před sebou, držte jej co nejblíže k tělu a při projíždění to, nenatahujte ruce dopředu, a také použít pro přepravu těžkých břemen vozíky, tašky nebo kufry na kolečkách, batohy;
- při těžké práci související se zvedáním, pohybováním nebo přenášením závaží používejte široký pás nebo speciální korzet;
- u osob trpících osteochondrózou by neměla být zvedána zátěž nad 10 kg;
- při jakékoli práci se snažte ohýbat co nejméně a být v ohnutém stavu a pravidelně vykládat páteř (viset na hrazdě, protahovat se zvednutím paží, ležet);
- nosit pohodlnou obuv, ženy by měly omezit chůzi v botách na vysokém podpatku;
Pravidelně cvičte, abyste posílili a udrželi svalový korzet. Hodiny plavání jsou užitečné.
Dejte si kontrastní sprchu, temperujte tělo.
Nepřechlazujte.
Vyvarujte se skandálů, stresových situací.
Správně jíst.
Nekuřte.
Sada fyzických cvičení pro samostudium
Komplex je určen k prevenci osteochondrózy v různých částech páteře. Cvičení denně pomůže posílit vaše svaly a udržet vaši páteř pružnou a mobilní. Komplex doplňuje pravidelné silové tréninky zaměřené na posílení a udržení svalového korzetu..
Cvičení pro krční páteř:
- Zatlačte čelo do dlaně a napněte svaly krku. Cvičte 3krát po dobu 7 sekund. Poté zatlačte zadní část hlavy na dlaň také třikrát po dobu 7 sekund.
- Napněte krční svaly, stiskněte levým spánkem na levé dlani (třikrát po dobu 7 sekund) a poté stiskněte pravou dlaň pravým spánkem (třikrát po dobu 7 sekund).
- Nakloňte hlavu mírně dozadu. Překonejte odpor napjatých krčních svalů a přitlačte bradu k jugulární fosse. Cvičte alespoň 5krát.
- Hlavu a ramena držte rovně. Pomalu otáčejte hlavou co nejvíce doprava (5krát). Stejný počet přesunů doleva.
- Skloňte bradu ke krku. Nejprve otočte hlavu nejprve 5krát doprava a potom 5krát doleva.
- Odhoď hlavu. Pokuste se dotknout pravým uchem pravého ramene (5krát). Proveďte stejný pohyb a snažte se dotknout levého ucha levým uchem (5krát).
Cvičení pro hrudní páteř:
- I. str. - při vdechování se postavte rovně, ruce dolů, nohy k sobě. Natáhněte ruce nahoru - vydechněte. Ohněte se a zhluboka se nadechněte. Poté spusťte paže, ohněte se dopředu, lehce zaoblete záda, sklopte ramena a hlavu - vydechněte. Opakujte 8-10krát.
- I. str. - sedí na židli. Ruce dejte za hlavu - nadechněte se, co nejvíce se ohněte 3 - 5krát, lopatky položte na opěradlo židle - vydechněte.
- I. str. - Nastupte na všechny čtyři. Ohněte záda co nejvíce a držte 2 - 3 sekundy v této poloze. Držte hlavu rovnou. Dýchání je libovolné. Cvičení opakujte 5-7krát.
- I. str. - Lehněte si na břicho a položte ruce na podlahu. Zatlačte co nejvíce zpět a snažte se odtrhnout tělo od podlahy. Dýchání je libovolné. Cvičení opakujte 5-8krát.
- I. str. - ležící na břiše, ruce podél těla. Ohněte se v hrudní páteři a snažte se co nejvíce zvednout hlavu a nohy. Dýchání je libovolné. Cvičení opakujte 5-8krát.
Cvičení pro bederní páteř:
- Zavěšení nebo napůl zavěšení na 70 s. na hrazdě, kterou lze přibít přes dveře.
- I. str. - stojící, ruce v bocích. Nakloní se dopředu, dozadu, doprava, doleva. Opakujte 10krát v každém směru..
- I. str. - stojící, ruce v bocích. Pohyb pánve dopředu, dozadu. Opakujte 10krát v každém směru..
- I. str. - pokleknutí, podpora rovnými pažemi na podlaze. Sklopte jej jako kapesní nůž a poté se vraťte do výchozí polohy. Opakujte 15-20krát.
- I. str. - ležet na břiše, podepřít se ohnutými pažemi na podlaze. Narovnejte ruce, tlačte nahoru od podlahy, aniž byste zvedali nohy. Opakujte 10-15krát.
- I. str. - pokleknutí, podpora rovnými pažemi na podlaze. Ohněte záda co nejvíce, vraťte se k I. str. Opakujte 10-15krát.
- I. str. - ležící na zádech. Přitlačte ohnutá kolena k hrudi. Opakujte 10-15krát.
Doporučení pro pacienty, kteří podstoupili operaci k odstranění herniovaného disku
Rehabilitační proces po operaci trvá 3 měsíce až 1 rok, v závislosti na její složitosti. Po 6 měsících se pacientům doporučuje pokračovat ve výuce rehabilitačních pomůcek pod dohledem lékaře cvičícího nebo instruktora, aby se zabránilo opakování herniovaného disku, pro který je individuálně vybrána sada cvičení pro vytvoření svalového korzetu a zlepšení krevní oběh v problémových oblastech.
Období zotavení probíhá pod dohledem neurologa, který předepisuje lékovou terapii, doporučuje konzultovat účinnější léčbu s dalšími specialisty.
Období zotavení probíhá pod dohledem neurologa, který předepisuje lékovou terapii, doporučuje konzultovat účinnější léčbu s dalšími specialisty.
Časná rehabilitační doba (od 1 do 3 měsíců).
Doporučení:
- Neseďte 3-6 týdnů po operaci (v závislosti na závažnosti operace).
- Po operaci neprovádějte ostré a hluboké pohyby v páteři, předklonění dopředu, do stran, kroucení pohyby v bederní páteři po dobu 1-2 měsíců.
- Po operaci neřiďte ani nejezděte 2-3 měsíce v sedadle (můžete sklopit sedadlo jako spolujezdec).
- Nezvedejte více než 3–5 kilogramů za 3 měsíce.
- Po dobu 3 měsíců po operaci nejezděte na kole, sportujte (fotbal, volejbal, basketbal, tenis atd.).
- Pravidelně vykládejte páteř (odpočívejte v poloze na břiše po dobu 20–30 minut během dne).
- Noste pooperační korzet maximálně 3 hodiny denně.
- Po celou dobu rehabilitace se doporučuje nekouřit ani požívat alkohol. Intimní život není kontraindikován.
Rehabilitace:
Jakmile je pacientovi umožněno chodit, měl by se poradit s lékařem cvičební terapie ohledně termínu jmenování a komplexu fyzioterapeutických cvičení, které závisí na objemu a povaze chirurgického zákroku a pooperačních komplikacích. Měsíc po nekomplikované operaci se hodiny předvádějí v tělocvičně (ne v tělocvičně!) Pod dohledem lékaře cvičební terapie bez zatížení vlastní váhou. Plavání na břiše je prospěšné.
Měsíc po operaci můžete v nekomplikovaných případech zahájit práci (otázka načasování a konkrétní prováděné práce se v každém případě řeší individuálně s ošetřujícím lékařem).
Pozdní rehabilitační období (3-6 měsíců).
Doporučení:
Nedoporučuje se zvedat více než 5-8 kilogramů, zejména bez rozcvičení a rozcvičení zadních svalů, skákání z výšky, dlouhé cesty autem.
Když jdete ven za špatného počasí: vítr, déšť, nízká teplota, je vhodné nasadit si na bederní pás oteplovací pás.
Nosit korzet, zejména po dlouhou dobu, se nedoporučuje, aby se zabránilo atrofii dlouhých svalů zad.
Rehabilitace:
Během tohoto období můžete opatrně pod dohledem lékaře cvičební terapie zahájit tvorbu svalového korzetu cvičením na posílení svalů zad.
Po 6 měsících a nejméně dvakrát ročně se doporučuje absolvovat masážní, fyzioterapeutickou a jemnou manuální terapii všech částí páteře.
Zdravý životní styl, odvykání kouření, pravidelné cvičení v tělocvičně, plavání, koupání, omezení vzpírání významně snižuje riziko vzniku herniovaných disků.
Abyste předešli bolesti zad, měli byste se vyvarovat: stresu, podchlazení, dlouhé monotónní práce v nucené poloze, zvedání závaží, náhlých pohybů na chladných, nevyhřátých svalech, vzniku nadměrné tělesné hmotnosti.
Akupunkturu a fyzioterapii lze navíc zahrnout do komplexu rehabilitačních opatření v jakékoli fázi rehabilitace..